大腸がんとは?
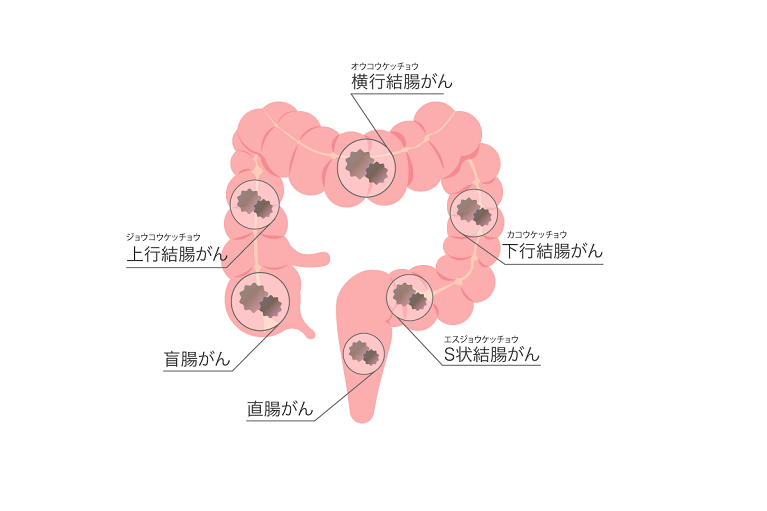 大腸(結腸・直腸・肛門)に発生するがんを、大腸がんといいます。大腸ポリープががん化して発生するケースと、大腸粘膜に直接発生するケースがあります。日本人の場合、大腸がん全体のうち約7割がS状結腸または直腸で発生します。 高齢化、食生活の欧米化などによって、年々罹患数は増加しています。がん全体のうち、胃がん、肺がんに次いで多いがんです。
大腸(結腸・直腸・肛門)に発生するがんを、大腸がんといいます。大腸ポリープががん化して発生するケースと、大腸粘膜に直接発生するケースがあります。日本人の場合、大腸がん全体のうち約7割がS状結腸または直腸で発生します。 高齢化、食生活の欧米化などによって、年々罹患数は増加しています。がん全体のうち、胃がん、肺がんに次いで多いがんです。
大腸がんの初期は
症状がない!?
症状チェックリスト

- 血便、便潜血検査陽性
- 便が細い
- 下痢と便秘が繰り返される
- 腹痛、腹部膨満感
- 体重減少
- 排便後、すぐにまたトイレに
行きたくなる
大腸がんは、初期症状の少ないがんです。そのうち、もっともよく見られる症状が、血便だと言われています。ただ、「痔だろうな」と思い込み放置してしまうケースが少なくありません。血便が出たとき、または便潜血検査で陽性であった場合には、他の症状の有無にかかわらず、必ず大腸カメラ検査を受けてください。
大腸がんの原因は?
高タンパク、高脂質、高カロリー、食物繊維の不足といった食生活の欧米化が、大腸がんの主な原因と言われています。そのほか、運動不足、飲み過ぎ、喫煙、肥満といった要因も、大腸がんの発症リスクを高めるとの指摘があります。
40代から大腸がんの
リスクが増える
大腸がんの発症リスクは、40代から上昇し、60歳頃にピークを迎えます。症状がある方はもちろんですが、症状のない方も、40歳になったら年に1回の大腸カメラ検査をおすすめします。
大腸がんの検査と診断
大腸がんが疑われる場合には、以下のような検査を行います。
大腸カメラ(大腸内視鏡検査)
 肛門から内視鏡を挿入し、大腸全体の粘膜をカメラで直接観察します。
肛門から内視鏡を挿入し、大腸全体の粘膜をカメラで直接観察します。
病変の位置や範囲、経常、色彩などを正確に観察することができ、さらにその場で細胞を採取して病理組織検査にかけることも可能です。またがん化のおそれのあるポリープであれば、その場で切除することもできます。
大腸がんおよび大腸の病気を早期に、正確に発見するためには、もっとも有用な検査といえます。
便潜血検査
 簡便であることから、大腸がん検診でも行われている検査です。採取した便に血液が混じっていないかを調べます。
簡便であることから、大腸がん検診でも行われている検査です。採取した便に血液が混じっていないかを調べます。
ただ、便に血が混じっていないという判定(陰性)であっても、大腸がん・大腸ポリープおよびそのほかの疾患がないという証明にはなりません。あくまで、スクリーニング検査です。
また、便に血が混じっているという判定(陽性)であっても、追加の精密検査として大腸カメラ検査が必要になります。
病気の判定と治療方針決定に必要な検査
注腸検査
肛門からバリウムを注入し、大腸を膨らませてX線検査を行います。
検査画像を見ながら、腸の狭窄の程度、ポリープやがんといった腫瘍の有無を判定します。
腹部超音波検査
大腸がんを発見するためではなく、がんの進行の程度、転移の有無の判定のために行われる検査です。
腹部CT・MRI検査
大腸カメラ検査を併用することの多い検査です。
大腸がんの転移の有無などを含めた、総合的な診断に役立ちます。
大腸3D-CT検査
主に、大腸カメラ検査の実施が難しい場合に行われる検査です。
内視鏡検査で得られる情報に近い3D画像を取得し、診断します。服用する下剤の量が、大腸カメラ検査を行う場合よりも少なくて済みます。
PET検査
がん細胞が、健康な細胞よりも多くの糖分を消費する性質を利用した検査です。投与したブドウ糖に似た薬剤が、どのような動きを見せるかを調べます。
進行した大腸がん、肺がん、食道がん、すい臓がん、乳がんなどが主な適応となります。一方で早期のがんの発見のための検査には不向きです。
腫瘍マーカー検査
採取した血液や尿に含まれる腫瘍マーカーの値を測定します。
がんの診断の際に補助的に行ったり、治療の効果を確認するために行うことが多くなります。また、再発・転移の有無を調べるために実施することもあります。
大腸がんの治療
早期がんと進行がんによって、治療法は異なります。なお当院では、早期がんの内視鏡的切除に対応しております。
手術が必要なケース、進行がんのケースでは、速やかに提携病院へとご紹介します。
早期がん
がんが粘膜内または粘膜下層にとどまる早期の大腸がんの場合、内視鏡的な切除が望ましいとされています。
ただ、範囲が広い場合など、手術が望ましいものも存在します。
進行がん
固有筋層より深くに拡大しているがんです。周囲の血管・リンパ管へと浸潤、リンパ節へと移転している可能性も高くなります。
基本的に、内視鏡ではなく手術による治療が行われます。転移が認められる場合には、抗がん剤による化学療法も必要になることがあります。







